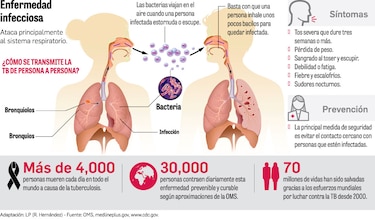
Un estudio realizado por científicos del Instituto de Investigaciones Científicas y Servicios de Alta Tecnología (Indicasat-AIP) confirmó que en la provincia de Colón circula de forma endémica un sublinaje de Mycobacterium tuberculosis con alta capacidad de transmisión: el L2.2.M3. Este linaje pertenece a la llamada “familia Beijing” (linaje 2), reconocida a nivel mundial por su rápida propagación y, en muchos casos, por su asociación con resistencia a los fármacos utilizados en el tratamiento de la tuberculosis.
El hallazgo es el resultado del análisis de aislamientos recolectados entre enero de 2021 y octubre de 2023. En total, se estudiaron 274 muestras de Mycobacterium tuberculosis tomadas de pacientes recién diagnosticados, excluyendo a aquellos que ya recibían tratamiento para evitar sesgos en los resultados.
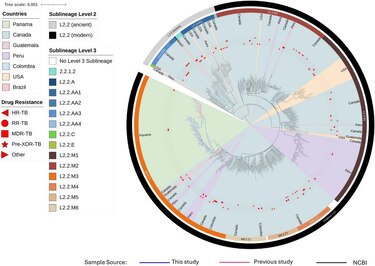
Las pruebas de laboratorio y la secuenciación completa del genoma revelaron que el 31.7% de las muestras correspondían a cepas modernas L2.2, todas clasificadas dentro del sublinaje L2.2.M3. La mayoría de estas cepas (96.9%) resultó pansusceptible, es decir, sensible a los medicamentos estándar, mientras que el 3.1% presentó resistencia a rifampicina y pirazinamida, dos fármacos clave contra la enfermedad.
El científico de Indicasat-AIP, Amador Goodridge, explicó que el análisis filogenético permitió comparar estas cepas con otras reportadas en América Latina. “Encontramos un ancestro común altamente conservado y conexiones genéticas con aislados de Perú, Colombia y Guatemala. Además, detectamos clústeres de transmisión con diferencias de 12 SNP o menos, lo que indica contagios recientes y transmisión sostenida en Colón”, señaló.
Un linaje con historia y persistencia
Estudios previos sugieren que el linaje L2 ingresó a Panamá entre 2002 y 2012, posiblemente desde Vietnam, y que su prevalencia se ha concentrado en la provincia de Colón. Esta provincia presenta una de las incidencias más altas de tuberculosis en el país: en 2022 se registraron 152 casos, lo que representa una tasa de 45 por cada 100,000 habitantes, aproximadamente el 9 % de los casos nacionales.
La persistencia de este linaje no es un fenómeno aislado. Informes anteriores mostraban que en 2018 el 25.5 % de los aislamientos de Mycobacterium tuberculosis en Colón correspondían a la cepa L2, cifra que aumentó a 44.1 % en 2020. Aunque el presente estudio muestra un 31.7 % para el período 2021-2023, estos datos confirman que el linaje L2 (cepa A) sigue siendo el más frecuente entre las variantes modernas en circulación en la provincia.
Factores que favorecen la transmisión
Colón, con una población de 281,956 habitantes según datos del Instituto Nacional de Estadística y Censo, es predominantemente urbana y cuenta con la mayor proporción de afrodescendientes y grupos étnicos minoritarios del país. Sin embargo, enfrenta múltiples desafíos socioeconómicos y de salud pública: acceso limitado a servicios médicos, alta densidad poblacional, pobreza y coexistencia de otras enfermedades como malaria y virus de inmunodeficiencia humana (VIH).
La coinfección de tuberculosis y VIH es especialmente preocupante, ya que debilita el sistema inmunológico y facilita la progresión de la infección latente a la enfermedad activa, aumentando el riesgo de transmisión.
Los autores del estudio destacan la necesidad de integrar la información genómica con datos epidemiológicos para localizar con precisión los focos de infección del sublinaje L2.2.M3. Esto permitiría aplicar intervenciones específicas en las zonas de mayor riesgo, cortar las cadenas de transmisión y prevenir la aparición de cepas resistentes.
“El uso de la genómica nos da una ventaja estratégica para entender cómo circula la bacteria, detectar brotes y actuar antes de que el problema se agrave”, subrayó Goodridge. Añadió que este tipo de vigilancia debe mantenerse en el tiempo para evaluar cambios en la dinámica de transmisión.
En Colón, uno de cada tres casos de tuberculosis corresponde al linaje 2, lo que subraya la importancia de estudiar su epidemiología, características genéticas y factores que facilitan su transmisión y virulencia. plantean los investigadores.
Panorama nacional y regional
En Panamá, la tuberculosis sigue siendo un problema de salud pública: cada año se diagnostican cerca de mil nuevos casos y alrededor de 200 personas fallecen a causa de la enfermedad. Sin embargo, son pocos los estudios que han descrito en detalle los genotipos que circulan en el país. Uno de los más recientes fue publicado en 2014 en la revista American Journal of Tropical Medicine and Hygiene, que analizó muestras recolectadas en 2005 y encontró que el 3,7 % pertenecía al genotipo Beijing.
El nuevo trabajo de Indicasat AIP no solo actualiza esta información, sino que también confirma que en Colón el sublinaje L2.2.M3 se ha establecido y mantiene una transmisión sostenida, conectada genéticamente con cepas de otros países de la región. Esto indica que la tuberculosis no reconoce fronteras y que la cooperación internacional es clave para su control.
El estudio reafirma la importancia de combinar ciencia de alto nivel —como la secuenciación genómica— con acciones concretas de salud pública. La identificación de cepas más transmisibles, como la L2.2.M3, es un llamado de atención para reforzar las estrategias de detección, tratamiento y prevención, especialmente en comunidades vulnerables.
En palabras de Goodridge, “conocer al enemigo es el primer paso para derrotarlo; ahora sabemos más sobre la cepa que circula en Colón, y eso nos da la oportunidad de actuar antes de que sea demasiado tarde”.
Edwin Aizpurúa, jefe nacional de la Sección para el Control de Tuberculosis del Ministerio de Salud (Minsa), indicó que Panamá ha trabajado en un Plan Estratégico Nacional de Tuberculosis, que va de 2023 a 2027, cuyo objetivo es reducir la tasa de incidencia y la mortalidad en los próximos cinco años.
Sostuvo que actualmente el Minsa trabaja en la adquisición de pruebas moleculares más sensibles para ofrecerlas oportunamente en diferentes instalaciones de salud a nivel nacional, dirigido a una población consciente de la sintomatología de la tuberculosis.
Los investigadores que participaron en el estudio incluyen a Fermín Acosta, Daniela Candanedo, Priya Patel, Alejandro Llanes, Johanna Elizabeth Kua, Kharla Salazar, Mitchelle Morán, Dilcia Sambrano, Julio Jurado, Isolina Martínez, Lizbeth Garibaldi, Mariela Delgado, Laura Solís, Odemaris Luque, Kesia Da Silva, Jason Andrews y Amador Goodridge.
Este hallazgo recuerda que la tuberculosis sigue siendo un desafío de salud pública en Panamá y que la detección temprana, el tratamiento oportuno y la vigilancia genómica serán esenciales para proteger a las comunidades más vulnerables.


