Panamá no enfrentaba casos importados de sarampión, enfermedad conocida en el país como alfombrilla, desde 2011. Catorce años después, el Ministerio de Salud (Minsa) volvió a activar la vigilancia epidemiológica tras confirmar dos contagios en turistas europeos que habían recorrido varios países de Centroamérica.
Los casos corresponden a un joven neerlandés que ingresó por Bocas del Toro luego de viajar por México, Guatemala, El Salvador y Nicaragua, y a una joven suiza de 19 años que llegó al país por el Aeropuerto Internacional de Tocumen tras permanecer en Costa Rica.
Ambos presentaron fiebre, erupciones en la piel, tos y secreción nasal. Las muestras fueron analizadas por el Instituto Conmemorativo Gorgas de Estudios de la Salud (Icges), que confirmó el diagnóstico.
Ahora el Minsa mantiene bajo vigilancia a cerca de 386 personas que estuvieron en contacto con los dos casos importados de sarampión, como parte de una estrategia de seguimiento de 21 días para descartar contagios secundarios en el país.
Así lo explicó el jefe nacional de Epidemiología del Minsa, Pablo González, quien señaló que se trata de contactos estrechos identificados tras los casos importados registrados recientemente, y cuyo rastreo incluye a personas que viajaron entre Bocas del Toro y la ciudad de Panamá entre el 27 y 28 de abril.
Aseguró en que no existe evidencia de transmisión comunitaria y recordó que Panamá eliminó la circulación endémica del sarampión en 1995.
En las últimas 52 semanas, Panamá había investigado 184 casos sospechosos de sarampión, todos descartados hasta la confirmación de estos nuevos casos importados.
El infectólogo y pediatra Xavier Sáez-Llorens explicó que el Reglamento Sanitario Internacional no exige, de forma obligatoria, un certificado de vacunación contra el sarampión para todos los viajeros, como ocurre con la fiebre amarilla en determinados casos. Sin embargo, señaló que los países sí pueden aplicar medidas temporales de control sanitario cuando existe riesgo de propagación internacional durante brotes activos.
Sostuvo que las autoridades pueden recomendar la verificación de inmunidad o vacunación a viajeros procedentes de zonas con alta circulación del virus.
“El caso del mochilero neerlandés que viajó por México, Guatemala y Nicaragua debería considerarse un riesgo”, advirtió.
Sáez-Llorens señaló que espera que Panamá logre contener nuevamente la situación, como ocurrió en 2011, y destacó que el Programa Ampliado de Inmunización (PAI) sigue siendo una de las principales fortalezas del país en materia de salud pública.

La última vez que el país enfrentó casos importado
La última vez que el país enfrentó un escenario similar fue en mayo de 2011. Entonces, tres niñas y un niño, de entre 1 y 14 años, desarrollaron la enfermedad después de regresar de un viaje familiar a Polonia e Israel, según el estudio Respuesta exitosa de salud pública ante cuatro casos de sarampión importado en Panamá, elaborado por el Icges.
Los menores comenzaron a presentar síntomas pocos días después de llegar a Panamá. Las pruebas de laboratorio confirmaron el genotipo D4, una variante vinculada al brote que circulaba en Polonia en ese momento.
La respuesta sanitaria incluyó aislamiento domiciliario, seguimiento de contactos y una campaña extraordinaria de vacunación. En apenas dos meses se aplicaron más de 70 mil dosis contra el sarampión y se revisó el esquema de inmunización de más de 94 mil personas. No hubo contagios secundarios.
Para Jean Paul Carrera, presidente de la Sociedad Panameña de Epidemiología y Modelaje Matemático (Soepimo), el aumento de casos en distintos países era un escenario previsible debido a la caída en las coberturas de vacunación y al incremento de los viajes internacionales.
“El sarampión es una enfermedad altamente contagiosa y actualmente existe un aumento importante de casos a nivel internacional y regional”, señaló.
Carrera explicó que el virus tiene una capacidad de transmisión mucho mayor que otras enfermedades respiratorias. El R0 del sarampión —el promedio de personas que puede contagiar un infectado en una población susceptible— puede alcanzar hasta 14.
Para comparar, el R0 de la influenza suele ubicarse entre 1.2 y 1.6, mientras que durante el inicio de la pandemia de covid-19 en Panamá rondaba 2.5.
“Esa diferencia ayuda a entender por qué el sarampión requiere coberturas de vacunación tan altas y vigilancia epidemiológica constante”, dijo.
Aun así, el epidemiólogo y virólogo considera que la detección temprana de los casos refleja que el sistema de vigilancia está funcionando.
“La buena noticia es que, hasta este momento, los casos identificados son importados y no existe evidencia de transmisión comunitaria sostenida en el país”, afirmó.
Según explicó, el principal riesgo sigue estando en personas no vacunadas o con esquemas incompletos.
El Minsa informó que mantiene el seguimiento de contactos, el monitoreo en sitios identificados y la verificación del estado de inmunización de personas expuestas, mientras reiteró el llamado a mantener las vacunas al día.

El repunte del sarampión en las Américas
Las alertas sanitarias se mantienen activadas en la región de las Américas ante el aumento sostenido de casos de sarampión, un comportamiento que la Organización Panamericana de la Salud (OPS) considera un retroceso en los avances hacia su eliminación.
La advertencia fue hecha el 27 de abril por el director de la OPS, Jarbas Barbosa, durante una conferencia de prensa en la que confirmó que, en lo que va de 2026, ya se superó el total de casos registrados durante todo 2025.
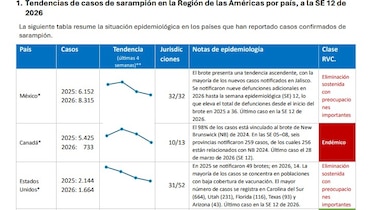
De acuerdo con datos oficiales, en 2025 se notificaron 14,767 casos confirmados en 13 países, lo que representó un aumento de casi 32 veces en comparación con 2024.
La tendencia, lejos de revertirse, se ha intensificado: hasta el 5 de abril de 2026 ya se habían reportado más de 15,300 casos en la región.
El mayor número de casos en 2026 se ha registrado en México (8,315), Guatemala (3,687), Estados Unidos de América (1,664) y Canadá (733), con transmisión continua documentada en Bolivia y otros países de la región.
A nivel global, el panorama también es preocupante. En 2025 se registraron más de 250,000 casos de sarampión, con más de la mitad concentrados en África, la región del Pacífico Occidental y Europa.
Aunque las Américas representaron menos del 6% de los casos ese año, en los primeros tres meses de 2026 concentraron el 21% de los contagios notificados en el mundo.
“La reemergencia del sarampión en las Américas es un retroceso importante, pero completamente reversible, que exige una acción decidida”, advirtió Barbosa.
El funcionario recordó que el sarampión no es una enfermedad leve, ya que puede provocar complicaciones graves como neumonía, encefalitis, ceguera e incluso la muerte.
La OPS insistió en que la vacunación es la medida más efectiva para prevenir el sarampión y evitar su reintroducción
En 2025, alrededor del 13% de los casos requirió hospitalización, mientras que el 93% de los infectados no estaba vacunado. Entre 2025 y el primer trimestre de 2026, la región registró 43 muertes asociadas a la enfermedad en la región.

